Aprenda más sobre la enfermedad vascular

Pacientes y Familias
ENFERMEDAD ARTERIAL PERIFERICA
¿Qué es?
La enfermedad arterial periférica es un termino que engloba el daño provocado por la aterosclerosis, (engrosamiento de pared arterial con depósitos de lípidos en la pared y desarrollo de calcificaciones a largo plazo) sobre las arterias periféricas (quedan excluidas las arterias coronarias y las arterias intracraneales).
Las estenosis y oclusiones provocadas por la ateroesclerosis se localizan principalmente en los vasos de los miembros inferiores (piernas), y menos frecuentemente en los miembros superiores (brazos), y en arterias que llevan sangre a otros órganos, como los riñones, o vísceras del abdomen.
Las arterias periféricas mas importantes son:
- Aorta: Es la principal arteria organismo, recorre todo el pecho, donde es llamada aorta torácica y posteriormente pasa por centro del abdomen, donde se denomina aorta abdominal.
- Miembros Inferiores:
- Subclavias: Arterias desde la salida de la aorta hasta la axila, por debajo de las clavículas, una para cada brazo.
- Axilares: Arterias a nivel de la axila.
- Poplíteas: Las arterias a nivel de las rodillas.
- : Continuación de la axilar, hasta el codo.
- Radial y Cubital: Son las arterias que vienen de la arteria humeral y se dividen en radial y cubital.
- Miembros Superiores:
- Iliacas: Son las arterias desde el ombligo hasta la ingle, y resultan de la bifurcación de la arteria aorta abdominal. Se dividen en arterias iliacas externas e internas
- Femorales: Son la continuación de las arterias iliacas externas, recorren desde la ingle hasta la rodilla.
- Poplíteas: Las arterias a nivel de las rodillas.
- Troncos distales: Son la división de las arterias poplíteas pasada la rodilla. Existen 3 troncos distales en cada pierna: arterias tibial anterior, tibial posterior y arteria peronéa.
- Arterias Viscerales:
- Renales: Las arterias que nutren a los riñones, suele haber una por riñón.
- Tronco celiaco: Sale de la aorta a nivel abdominal y da varias ramas, para el hígado, el bazo y el estomago.
- Arterias mesentéricas superior e inferior: Llevan la sangre para el intestino.
Las arterias periféricas trasportan sangre oxigenada desde el corazón hacia los distintos órganos para nutrirlos y que puedan realizar correctamente su función.
La oclusión o estenosis (estrechamientos) de estas arterias provoca que el riego arterial se disminuya, llegando menos sangre oxigenada lo que se traduce en mal funcionamiento de los órganos y tejidos, y en termino médicos esto se denomina isquemia arterial, y puede ser aguda o crónica.
Síntomas
La enfermedad arterial periférica no siempre provoca síntomas. En muchas ocasiones la estenosis u oclusión de arterias periféricas se compensa por otras arterias secundarias que permiten un suficiente aporte de oxigeno a los órganos y tejidos y que no se produzca isquemia.
En los casos en los que se presentan síntomas, estos van a variar según las arterias afectadas, y el grado de lesión.
En las etapas iniciales la enfermedad arterial periférica no da síntomas, luego según las arterias se van estrechando aparece dolor cuando las necesidades de aporte de los tejidos aumentan y la llegada de oxigeno por las arterias no es suficiente (similar al ángor de corazón cuando no llega sangre por las arterias coronarias).
Cuando la llegada de sangre sigue disminuyendo aparece dolor de reposo en las regiones afectadas, y pueden aparecer lesiones tróficas en las partes distales de la extremidad (ulceras isquémicas) que son muy dolorosas.
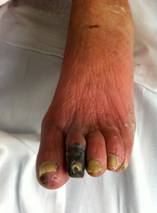
Estas situaciones de dolor de reposo o aparición de ulceras exigen un estudio inmediato por un especialista vascular, para realizar las pruebas diagnosticas pertinentes y la mejor estrategia de revascularización arterial para llevar sangre de nuevo a los tejidos u órganos.
Las vísceras abdominales no suelen presentar dolor de reposo ante la escasa perfusión arterial, pero si otros síntomas como la HTA secundaria en el caso de las arterias renales, o las molestias abdominales tras la ingesta por lesiones en las arterias viscerales (ángor intestinal).
- Síntomas de EAP en arterias de miembros inferiores (piernas):
- Art. Iliacas: Claudicación glútea (dolor en región de las nalgas al deambular) e impotencia sexual.
- Art Femorales: Claudicación soleo-gemelar (dolor en las pantorrillas al deambular), también conocido como "la enfermedad de los escaparates", ya que obliga a detenerse cada 5-10 mins y las personas que la sufren parece que se paran para mirar algo y disimular su dolencia.
- Poplíteas y vasos distales: Claudicación soleo gemelar y dolor a nivel de los pies.
- Síntomas Arterias de miembros superiores:
- Subclavias: Claudicación arterial (dolor al realizar esfuerzos con los brazos)
- Axilares: claudicación en brazos.
- Humerales: claudicación en brazos
- Arterias Viscerales:
- Renales: Hipertensión arterial de mas control farmacológico.
- Tronco celiaco: Síntomas de ángor mesentérico, mal función del bazo e hígado.
- Arterias mesentéricas superior e inferior: Ángor mesentérico (dolor abdominal post ingesta)
Factores de riesgo
La enfermedad arterial periférica aparece como consecuencia del engrosamiento de la pared arterial provocado por al aterosclerosis.
Existe un nivel de evidencia elevado que asocia el tabaquismo con el endurecimiento y enfermedad progresiva de las arterias.
La hipertensión, los niveles elevados de colesterol y la diabetes son también reconocidos factores de riesgo para el desarrollo de la enfermedad arterial periférica.
Es más común en hombres que en mujeres, especialmente en hombres mayores de 60 años, lo que puede explicarse por un mayor consumo de tabaco en estos pacientes, aunque en los próximos años y con el desgraciado aumento en los últimos años del habito de fumar entre las mujeres, la enfermedad arterial periférica y sus síntomas serán similares entre ambos sexos.
Diagnóstico
La enfermedad arterial periférica se puede diagnosticar con una adecuada anamnesis y maniobras de exploración física rutinarias realizadas por un médico de atención primaria.
La ausencia de pulsos palpables a nivel de alguna extremidad es en muchas ocasiones el primer paso en el diagnostico de la enfermedad arterial periférica.
Su médico podría indicar los siguientes estudios complementarios para su diagnóstico:
- Índices Tobillo-Brazo.
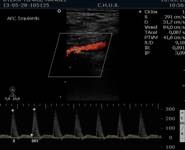
- Ecografía - Doppler arterial.
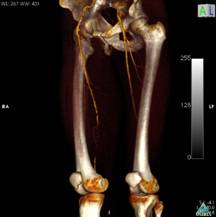
- Tomografía Computarizada ( Angio-TC):
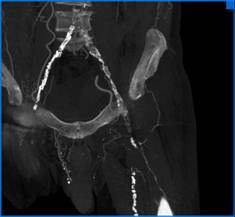
- Angiografía por resonancia magnética (ARM):

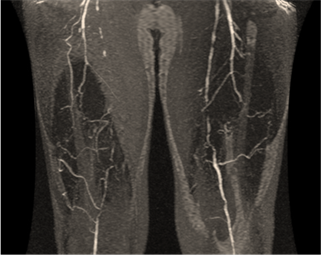
- Arteriografía diagnostica/terapéutica:
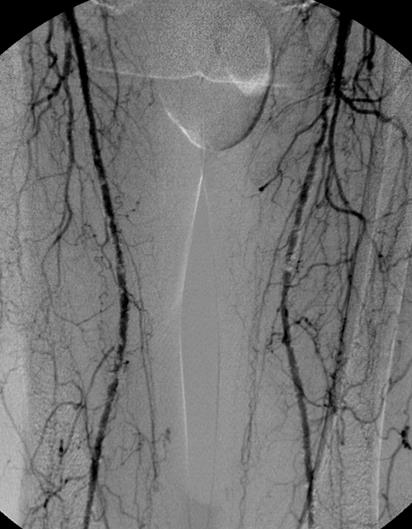
Tratamiento
Tratamiento de vigilancia y seguimiento:
Si la enfermedad arterial periférica es asintomática, no debe realizarse revascularización inmediata, ya que con el tiempo puede desarrollarse circulación arterial colateral que compense el aporte sanguíneo. Aunque el seguimiento y control regular por un especialista vascular si es necesario.
Es responsabilidad de su médico y/o especialista vascular el realizar un control estricto de sus factores de riesgo vascular, como la HTA, el colesterol, el abandono del tabaco, y evitar los hábitos de vida sedentarios.
Las pruebas mas recomendadas para su seguimiento son pruebas de diagnostico no invasivo como los estudios doppler e ITB y las cartografías ecográficas arteriales, reservando otras pruebas de imagen como el angioTC, la angioRM o la arteriografía para planificar un procedimiento de revascularización.
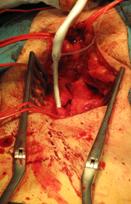
Tratamiento quirúrgico:
La revascularización quirúrgica de una extremidad, también llamada cirugía abierta o clásica, consiste en limpiar la obstrucción de la arteria quirúrgicamente o realizar un bypass (puente) para saltar la lesión oclusiva o estenosante, y llevar sangre desde una zona con buen flujo a una donde estaba ausente. Estas operaciones se realizan a traves de incisiones en la piel para poder controlar y suturar las arterias.
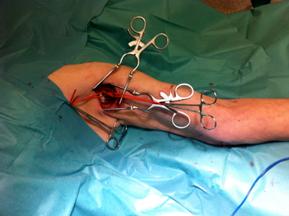
Los bypasses o parches en las arterias tras su limpieza (endarterectomía) pueden realizarse con material protésico (DACRON o PTFE) diseñado para no causar rechazo en el paciente una vez suturado o con material orgánico (segmentos de venas del mismo paciente u homoinjertos).
Tras la intervención la permanencia en el hospital suele ser de 5 a 10 días. Para una total recuperación de la intervención se calcula entre un mes y medio a tres meses aproximadamente y dependiendo de las circunstancias propias de cada paciente.
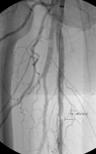
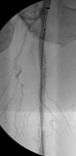
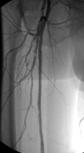
Tratamiento endovascular
En los últimos años se han desarrollado técnicas para llevar sangre a los territorios afectados isquemia con un abordaje mínimamente invasivo a través del interior de los vasos sanguíneos.
El procedimiento se basa en puncionar una arteria sana del paciente, frecuentemente las arterias femorales (ingle) humerales o radiales (brazo), y de modo similar al que los cardiólogos realizan un cateterismo e implante de stents, un especialista endovascular puede acceder a otras arterias mas periféricas para tratar las lesiones estenóticas u oclusivas que están provocando la isquemia de la extremidad u órgano.
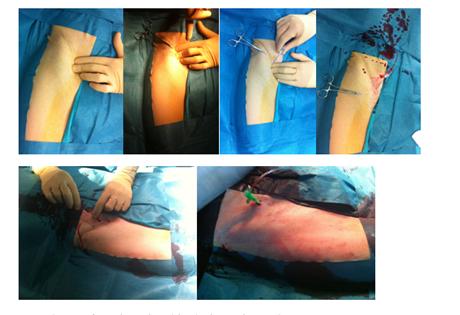
Una vez en el interior de los vasos y mediante el empleo de material especifico como guías y catéteres, se consigue atravesar la zona enferma y puede tratarse mediante diversas técnicas:
- PTA simple: Dilatación de la lesión
- PTA con balón recubierto de fármacos: Dilatación de la lesión con balones con fármacos que tratan la lesión.
- Stents: Dispositivos específicos de material metálico (nitinol-acero) con estructura similar a un muelle o malla metalica que permite mantener las arterias abiertas.
- Stents Recubiertos: Stents con una capa externa de matertial similar a la de los bypasses clasicos protésicos (PTFE).

- Fibrinólisis: Es un tratamiento medico potente con una substancia que lisa (disuelve) los trombos intraarteriales.
El objetivo de estas diversas técnicas es recuperar el flujo adecuado a los tejidos, evitar la progresión de la enfermedad y mantener la arteria abierta el mayor tiempo posible.
Los stents y balones de angioplastia están diseñados para no causar rechazo en el paciente una vez implantados.
Ventajas del tratamiento endovascular:
- La reparación endovascular de la enfermedad arterial periférica es un tratamiento eficaz y seguro, en continuo desarrollo y con prometedores avances en los próximos años.
- Presenta menores tasas de morbilidad y mortalidad que la reparación quirúrgica, con resultados similares a medio y largo plazo en la mayoría de los territorios arteriales periféricos.
- No requiere incisiones quirúrgicas, solo en algunas ocasiones puede requerir una pequeña incisión si no se consigue puncionar la arteria de acceso al interior de los vasos.
- Mucho menos dolor para el paciente, solo precisa anestesia local en la zona de punción en la mayoría de los casos.
- Puede realizarse como cirugía ambulatoria en muchos casos, o precisar algunos dias de estancia hospitalaria en función de la gravedad de las lesiones (ulceras).
- Menor numero y menor gravedad de complicaciones postoperatorias.
Limitaciones del tratamiento endovascular:
No todas las lesiones pueden ser indicadas para el tratamiento endovascular, ya que existen dispositivos que no se adaptan completamente a las diferentes anatomías y/o lesiones de los pacientes. Por lo que en algunas ocasiones puede estar indicada la reparación quirúrgica clásica (abierta), realizando un bypass o una endarterectomía (limpieza arterial).
El tratamiento con técnicas hibridas (combinando la cirugía clásica abierta con las técnicas endovasculares) es una alternativa para casos en los que la solución endovascular por si sola puede no ser suficiente.
Contenido revisado por:
Dr. F Gallardo t Dr. J Fernández Noya y del Servicio de Angiología y Cirugía Vascular del Complejo Clínico Hospitalario Universitario de Santiago. Santiago de Compostela. España.





